Vol.11

特集
災害介護
国内外で大規模な災害が頻発している昨今、看護職には被災者の救命や傷病への対応、感染症の拡大の予防、こころのケア、環境整備、日常生活の支援等、刻々と変化する被災者のニーズに合わせて様々な役割を担うことが期待されています。
今回は災害看護に取り組む上で必要となる、基本的な知識についてご紹介します。

災害看護
【災害の過程と看護活動】
災害は発生直後だけでなく、数週間から数カ月、あるいは年単位の中長期にわたって、個人や集団の生活、健康状態に影響を及ぼします。このため、被災者に対する看護活動の内容も災害の過程(災害サイクル)に応じて変化します(図1)。

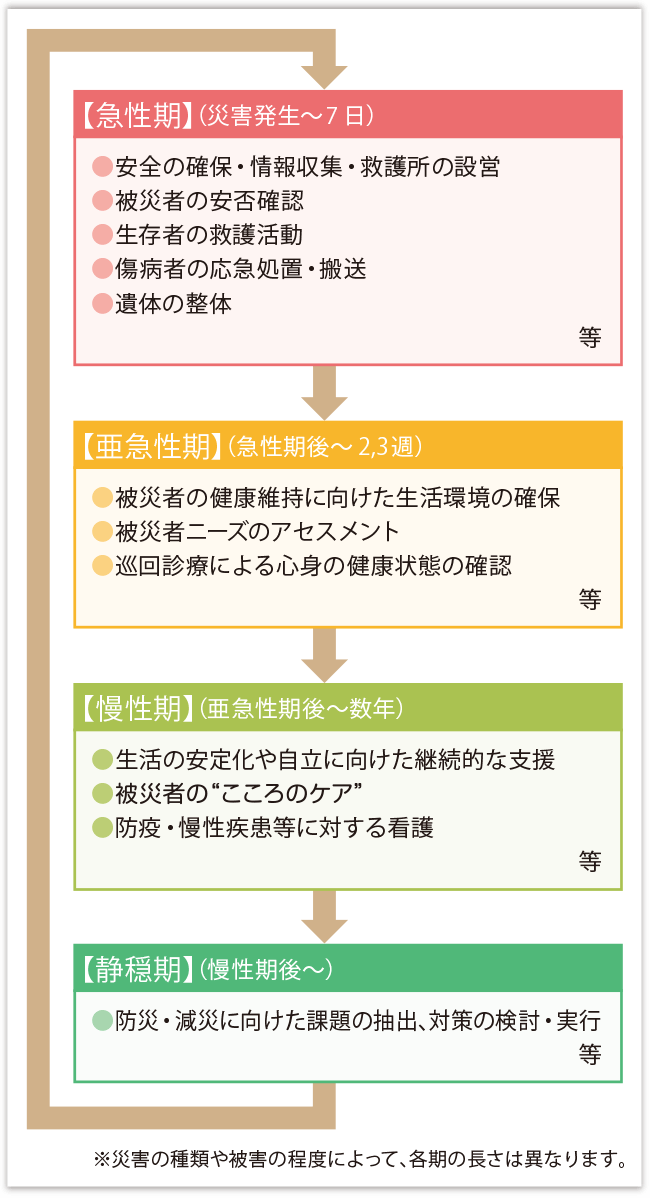
【急性期の災害看護】
急性期の災害現場では、生存者の救護活動や傷病者の応急処置、安全な場所への搬送等が優先されます。被災地では大勢の人が入り乱れることが多く、混乱した状況の中で二次被害を避けながら、最大多数の被災者・傷病者を救済しなければりません。そのためのアプローチ法としてCSCATTTが用いられています。
| 医療マネジメント | C | Command & Control | 指揮・統制 | 組織内における縦の命令系統(指揮)と、警察・消防・自衛隊といった他組織との横のつながり(統制)を確立します。 |
|---|---|---|---|---|
| S | Safety | 安全 | 3S:Self(自分自身)、Scene(現場)、Survivor(生存者)の安全を確保します。 | |
| C | Communication | 情報伝達 | 様々な通信手段を用いて、現状把握や医療関係者・警察・消防・救援機関との意思疎通・情報伝達に努めます。 | |
| A | Assessment | 評価 | 災害の状況、救護力や人的資源、医療資材・器材の備蓄状況等を判断します。 |
CSCAを確立してからTTTを行う
| 医療支援 | T | Triage | トリアージ | 傷病者を緊急度や重症度に応じて分類します。 |
|---|---|---|---|---|
| T | Treatment | 治療 | 優先度の高い傷病者から、応急処置を行います。 | |
| T | Transport | 搬送 | 搬送先の状況や収容力等を考慮し、後方搬送・広域搬送を行います。 |
災害時のトリアージ
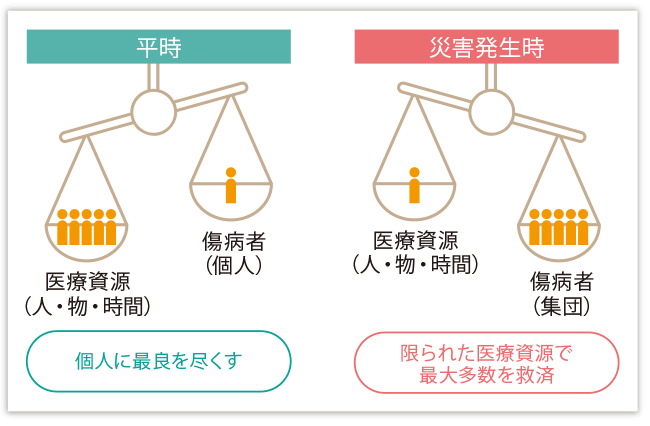
災害時のトリアージでは、限られた医療資源の中で最大多数の救命を行うことを念頭に(図2)、傷病者を緊急度や重症度に応じて分類することになります。分類は4段階に分かれており、「赤色(最優先治療群)」、「黄色(非緊急治療群)」、「緑色(軽処置群)」、
「黒色(死亡および不処置群)」の4色のタグを用いて識別します。被災者の傷病の状態は刻々と変化するため、繰り返しトリアージを行って重症化を未然に防ぐことが重要です。
なお、現在の法律では医師以外の医療関係者にトリアージをする権限は原則的に認められていませんが、実際の災害現場では救急救命士や救急隊員、看護師もトリアージを行っているのが実状です。大規模災害が頻発する中でトリアージの重要性は増しており、医療関係者が不安を感じることなく災害医療に専念できるような法制度の整備が課題になっています。
【中長期の災害看護】
中長期の看護では、生活の安定化や自立に向けた継続的な支援が重要になります。避難生活が長期化していく中で、被災者の生活の場も避難所から仮設住宅、復興住宅へと移行していきますが、常に安全・安心で快適な生活が過ごせるように配慮する必要があります。その際、被災者を「生活者」として捉えることが重要で、避難生活が自立の妨げにならないような配慮も求められます。
また、災害中長期では糖尿病をはじめとする慢性疾患の自己管理の中断や、避難所での感染症の発症、慢性ストレス症状等に対して注意が必要であり、生活指導や防疫、こころのケアも重要です。
被災者を「生活者」として捉えるということ
看護師は、被災者を“患者さん”として捉え、医療的な介入の要否という尺度で物事を判断してしまいがちです。しかし、被災者にとって避難所や仮設住宅は“生活の場”であり、暮らしを整えることにこそ、より多くの看護ニーズがあります。
例えば、害虫(ゴキブリやハエ等)の駆除やトイレ掃除と聞くと普段の“看護”のイメージとはかけ離れているかもしれませんが、環境整備を通じて食中毒や感染症を予防するという意味では立派な看護活動です。また、そうした活動に積極的に取り組むことが、被災者との信頼関係を構築するきっかけに繋がることも少なくありません。
【平時の災害看護】
災害が起きていない平時であっても、災害看護として取り組むべきことは数多くあります。
【院内では】
- ◆災害発生時の組織の命令系統や各部署の役割分担を明確にする。
- ◆組織内での具体的な担当者(担当者不在時の代行者を含む)を確認しておく。
- ◆施設外の関係機関や関係団体、住民組織等との連絡網や情報伝達方法を整備しておく。
- ◆院内での防災訓練を実施する。
- ◆院内の防災設備や防災器材・資材の点検・整備を行う。
- 等
【地域では】
- ◆地域ぐるみでの防災訓練を実施する。
- ◆地域の防災設備や防災器材・資材の点検・整備を行う。
- 等
【参考】知っておきたい災害関連法規(例)
「災害対策基本法」
災害対策の基本となる法律で、防災に関する責務の明確化、防災に関する組織、防災計画、災害対策の推進、財政金融措置、災害緊急事態等について定めています。
「災害救助法」
災害発生直後の応急救助に対応する法律で、避難所等の収容施設や応急仮設住宅の供与、給食や給水、医療・助産、生活必需品や学用品の給与等、災害時の救出救助に関わる様々な事項がこの法律で定められています。
「被災者生活再建支援法」
自然災害により生活基盤に著しい被害を受けた場合に支給される「被災者生活再建支援金」については、この法律で定められています。

災害看護専門看護師になることを思い立った経緯
私は看護学校を卒業後、外科病棟、集中治療室での勤務を経て救急部へ配属となり、そこで救急外来の立ち上げに携わりました。新設部署ということもあって配属当初は何事も手探りの状態でしたが、2008年に救急看護認定看護師の資格を取得したことが心の支えになり、仕事に対する自信にも繋がりました。
その後、救急外来での業務が徐々に軌道に乗り、気持ちにも少しゆとりが出始めた頃、気になりだしたのが大学進学等により着々とステップアップしていく認定看護師の仲間たちの姿でした。私は彼女らの姿に憧れをおぼえる一方で、“自分も何か始めなければ”との焦りを次第に感じるようになっていきました。そんな矢先、“大学院へ進学し、災害看護専門看護師の資格取得を目指してみてはどうか”と勧められたのです。
当時の私は福井豪雨(2004年)、能登半島地震(2007年)、東日本大震災(2011年)等の災害医療現場における支援活動を通じて災害看護の重要性について意識するようになっており、進学を勧めてくださったのも、そこで巡り合った友人や大学の先生でした。ただ、“大学への進学経験もない私が大学院生としてやっていけるのか”“自分が得意とするのは救急看護であり、災害看護にまで領域を広げてしまって大丈夫なのか”との不安が少なからずあったのも事実です。そうした中で私の背中を押してくれたのは、“大学院での学びを通じて、これまで携わってきた救急看護を深化させられるのではないか”という大学の先生の言葉や、周囲の仲間たちからの応援、そして職場の理解と協力でした。
資格取得までの道のり
大学院には、長期履修制度を利用して仕事と両立しながら2014年から2017年にかけて通ったのですが、一言でいうと大変な3年間でした。私にとっては、他人とディスカッションしたり、自分で研究テーマを決めて論文にまとめる等、初めて経験することばかりでした。自身の弱点を思い知らされることもしばしばだったのですが、その度に仲間たちの励ましや先生方の根気強いご指導に救われました。大学院での3年間は決して楽なものではありませんでしたが、今振り返ってみれば、かけがえのない時間だったと感謝しています。
また、東日本大震災(2011年)や平成28年熊本地震(2016年)の被災地で取り組んだ実習や研究、あるいはボランティアとして参加したイベント活動等を通じて、被災者や支援者の方々と直接関わる機会をいただいたことも貴重な体験でした。大勢の人々に苦悩をもたらす大規模災害の現実を目の当たりにする中で「災害看護についてもっと学ばなければ」との思いが強まり、専門看護師の資格取得に向けたモチベーション・アップにも繋がりました。
資格取得後の活動(詳細については最終ページ参照)
2017年末に資格を取得したばかりということもあり、まだ活動実績は多くないのですが、院内では主にスタッフの災害教育に携わっています。特に当院は県の災害拠点病院(地域災害医療センター)に指定されているため、有事の際、救護班を迅速に全国へ派遣できるよう、日頃からのスタッフ研修や訓練にあたっています。また、仮に当院が被災した場合でも病院機能の損失を最小限にし、早急に機能を復旧して継続的に被災者の診療にあたれるような体制づくりにも取り組んでいます。
一方、院外では、福井県看護協会の災害看護委員として災害支援ナース研修を実施したり、出前出張の依頼を受けて近隣の病院や障害者支援施設で講義を行ったりしています。
最後に
災害看護というと発災直後の対応が大きくクローズアップされがちですが、忘れてならないのは被災者の生活が安定していくまでの中長期的な視点に基づいたケアの重要性です。患者さんの生活に目を向けた平常時の看護はそのまま災害時にも生かされますから、日々の看護業務の質を高めながら、それを災害時に実践できるような意識づけ、体制づくりに取り組んでいければと考えています。

災害時に携行するべき医薬品は、災害発生直後の傷害者に対応する医薬品とともに災害の規模によっては医薬品の供給が滞るため、慢性疾患に対応する医薬品も考慮する必要があります。
傷害者への対応
傷害者に対する医薬品では、鎮痛剤(打撲などにはテープ剤など)や鎮痙剤(腹痛止め)、抗生物質、消毒薬などの準備が必須です。抗生物質にアレルギーを持つ患者さんがいることや消毒薬では対象物品により用途が異なることなどから、いずれも数種類を用意する必要があります。このほか災害時はホコリが多く目薬が必須との情報もあります。一方、災害時に現場に急行するDMAT(Disaster Medical Assistance Team)では蘇生用の輸液類やショックに対するアドレナリン、不整脈や高血糖・低血糖に対して注射剤も使われるため、これに呼応した輸液ライン等の医療材料も必要になります。
慢性疾患への対応
医薬品供給さえも滞るような大災害時では、慢性疾患に対応する医薬品も準備が必要です。薬を急に止めた場合、病状が悪化するような疾病に対する医薬品が必要になります。下表にその慢性疾患と対応医薬品をまとめました。
特に統合失調症やてんかんなどの精神神経疾患は、特定の薬剤でコントロールされている場合が多く、準備するべき医薬品も複数、携行するべきだと考えられます。加えて小児や妊婦の対応なども考慮することになります。災害時に必須な医薬品リストは、日本医師会のJMAT(日本医師会災害医療チーム)のホームページで、携行医薬品リスト、成人基本セット、精神科セット、小児科セットなどにまとめられているのでご参照下さい。その中で述べられている携行する医薬品の条件として、大多数の医療従事者が知っていて扱いやすいこと、安価、ストックを確保しやすいことが挙げられています。現在、ジェネリック医薬品が多く使われていて薬の名前が覚えにくいと聞きます。出来るだけわかりやすい名前の薬を使う、ガラス瓶に入ったものやかさばる医薬品は扱いにくいので避ける、準備に負担のかからない、安価でどこでも手に入りやすい医薬品を選定しておくことも大切になります。このためOTC(一般用)医薬品を活用することも有効と考えられます。
| 慢性疾患 | 対応する医薬品 |
|---|---|
| 高血圧 | カルシウム拮抗剤、ACE 阻害剤、利尿剤、ベータ遮断剤 |
| 喘息 | 気管支拡張剤、副腎皮質ホルモン剤 |
| 糖尿病 | インスリン製剤、各種抗糖尿病薬 |
| 統合失調症やうつ | 統合失調症治療剤、抗うつ剤 |
| てんかん | 抗てんかん剤 |
| うつ、睡眠障害 | 抗うつ剤、睡眠導入剤 |
| 狭心症 | 各種ニトログリセリン剤 |
| 心房細動など | 抗凝固剤、抗血小板剤 |
| 甲状腺疾患 | 甲状腺疾患治療剤 |
| 緑内障 | 各種緑内障点眼剤 |
最後に
大規模災害では診療の記録も失われてしまいます。自分がどのような薬を飲んでいたかわからない、といった場合は診療にも時間がかかります。この場合、「お薬手帳」を持っていると安心・安全に医薬品を供給できるため、患者さんには常日頃から「お薬手帳」を携帯するような指導が望まれます。また最近の取り組みとして「モバイルファーマシー」といって災害時に薬を積んで移動できる車を準備している地域もあります。

大規模災害時には、ライフラインの遮断や食料物資の不足、調理設備の損壊等に伴って食事が不十分となり、様々な栄養問題が発生しやすくなります。中でも、災害時要配慮者である高齢者では、不適切な食事が二次的健康被害をもたらすリスクが高いといえます。
ここでは、被災地の高齢者に認めやすい栄養学的な問題点と、災害食に求められるポイントについて解説します。
① 災害時における食事の基本的な考え方
高齢者にとって重要な栄養素は数多くありますが、食材が不足し調理も困難な大規模災害時には、全ての栄養素の必要量を満たすことはほぼ不可能です。このため、災害時に不足しやすい優先度の高いものから確保することが重要です。
② まずは水分の確保
災害時に何よりも重要なのは水分の摂取です。1日に必要な水分量は、「体重×40~50ml」といわれており、体重40kgの人の場合は食事からの水分摂取も含めて1,600~2,000ml必要ということになります。
被災後は、食事摂取量の減少や水分含量の少ない食材・食品の摂取等によって、自覚している以上に水分摂取量が減少しがちです。特に高齢者では成人期に比べて体重当たりの水分量が少なくなっていることに加え、失禁を気にして水分の摂取を控える等、脱水症状をきたしやすい傾向にあるため、意識的に水分を摂るように勧めましょう。また、口渇感の鈍麻により、水分摂取を勧めても「飲んでいます」と言われてしまうような場合には、ペットボトルにマジックで線を引く等、必要量を具体的に示すことも有用です。
③ 水分と同時にエネルギーの確保も
水分と並んで、発災当日から必要なのがエネルギーの確保です。個々人におけるエネルギー摂取量の過不足については、体重の変化等に基づいて詳細に評価する必要がありますが、発災直後の緊急時には推定エネルギー必要量と基礎代謝量を目安にします。「日本人の食事摂取基準(2015年版)」では、身体活動レベルに応じた推定エネルギー必要量が策定されており、70歳以上の男性で1,850~2,500kcal/日、女性で1,500~2,000kcal/日となっています。
また、東日本大震災が発生した2011年、厚生労働省は避難所における栄養の参照量(以下、参照量)を被災後3ヶ月頃までと被災後3ヶ月以降に区分して相次いで公表しました(表1)。前者は、発災直後に食事提供の計画を立案するに当たり、緊急的に必要な栄養量を確保するための“当面の目標”として算定された値で、別添参考として年齢階級別の参照量も示されました(表2)。一方、後者は避難所生活の長期化を念頭に、“食事提供の評価を踏まえた計画の決定”の目安として算定された値で、平成28年熊本地震の際には最新の食事摂取基準(当時)を基に数値をアップデートした参照量が公表されています(表1)。
| 名称 | 公表年月 | 対象期間 | 記載内容 | 対象特性別の記載 | 算定に使用された 食事摂取基準 |
|---|---|---|---|---|---|
| 避難所における食事提供の計画・評価のために当面の目標とする栄養の参照量 | 2011年4月 (東日本大震災時) |
被災後 3ヶ月頃まで |
以下の栄養の参照量(1歳以上・1人1日当たり):エネルギー、たんぱく質、ビタミン B1・B2・C | 「参考」として年齢階級別の参照量を記載(表2参照) | 2010年版 |
| 避難所における食事提供の評価・計画のための栄養の参照量 | 2011年6月 (東日本大震災時) |
被災後 3ヶ月以降 |
同上 | 年齢階級別の参照量については“食事摂取基準を活用する”として記載せず。 以下の栄養素については、対象特性に応じた配慮事項を記載: 〈摂取不足の回避〉…カルシウム、ビタミン A、鉄 〈生活習慣病の一次予防〉…ナトリウム(食塩) |
2010年版 |
| 2016年7月 (平成28年 熊本地震時) |
― | 2015年版 |
| 幼児 (1~5歳) |
成長期Ⅰ (6~14歳) |
成長期Ⅱ・成人 (15~69歳) |
高齢者 (70歳以上) |
||
|---|---|---|---|---|---|
| エネルギー | (kcal) | 1,200 | 1,900 | 2,100 | 1,800 |
| たんぱく質 | (g) | 25 | 45 | 55 | 55 |
| ビタミンB1 | (mg) | 0.6 | 1.0 | 1.1 | 0.9 |
| ビタミンB2 | (mg) | 0.7 | 1.1 | 1.3 | 1.1 |
| ビタミンC | (mg) | 45 | 80 | 100 | 100 |
災害時には、以上のような数値も参考にしながら栄養量の確保に努める必要があります。その際に重要なポイントの一つが、高齢者のエネルギー必要量は加齢に伴う身体活動量・基礎代謝量の低下等によって成人期より減少するものの、個々の栄養素の必要量はほとんど減少しないという点です。つまり、高齢になったら、栄養素密度(栄養素含有量/エネルギー含有量)の高い食品を選んで摂取する必要があるということです。
一方で、高齢者では摂食機能や消化機能の低下を認めることが多く、食事摂取量は少なくなりがちです。このため、少量で必要な栄養素を補給できるような食品や料理が望まれます。栄養補助食品や濃厚流動食等は調理不要で、栄養成分も調整されているため、災害食に適した食品であるともいえるでしょう。
④ 意識的な摂取を促したい栄養素
被災地には、おにぎりやパン、カップ麺といった炭水化物の多い食品が支援物資として届きがちで、肉・魚・野菜等の生鮮食品の摂取量は減少しやすくなります。このため、たんぱく質やビタミン・ミネラル、食物繊維等は意識的に摂取する必要があります。
特に高齢者にとって重要な栄養素の一つがたんぱく質です。食事摂取基準における成人のたんぱく質推奨量は高齢になっても変わらず、1日当たり男性60g、女性は50gですが、筋肉量を維持し、サルコペニアのリスクを減少させるためには、毎食良質なたんぱく質を25~30g程度摂取する必要があるとの報告もあります。たんぱく質が不足すると褥瘡等の皮膚障害や肺炎等の感染症も起こしやすくなるため、できるだけ早期から摂取するように心がけましょう。
⑤ 塩分はひかえめに
災害時に過剰摂取になりがちなのが食塩です。避難所でよく配給されるコンビニ食品も、弁当類が1食あたり3~6g、おにぎりは1個あたり1~2gと食塩含有量が多くなっています。日本高血圧学会の「高血圧治療ガイドライン2014」で減塩目標値が6g/日未満とされていること等も踏まえると、1食あたりの食塩相当量は2g以下に抑えたいところです。ただし、すべての料理をまんべんなく薄味にしてしまうと食がすすまなくなるので、料理ごとに味の強弱をつけ、メリハリを出すほか、うま味や酸味、辛味を活用し、食塩が少なくても美味しく食べられるように工夫します。牛乳でコクを出して減塩すれば、災害時に不足しがちな動物性たんぱく質も摂取できます。
⑥ 災害食に求められるポイント
災害食に求められる基本的なポイントを表3にまとめました。具体的な食品としては、例えば主食であればアルファ化米やパンの缶詰、レトルト粥、主菜なら魚・肉の缶詰、その他フリーズドライの緑黄色野菜や汁物等が挙げられます。
ただし、これらの食品の多くは一般健常者向けに作られているので、嚥下障害や慢性疾患、食物アレルギー等のある人には使用できない場合があります。このため、それぞれの要配慮者の特徴に応じたものを別途用意しておく必要があるのですが、そうした特殊食品のほとんどは賞味期間が数ケ月程度と短くなっています。かといって、発災後に調達しようとしても受注生産が基本の上、流通ルートの遮断や在庫切れ等により入手困難に陥ることも予想されます。今後、より長期の保存に耐え得るような特殊食品の開発に期待したいところですが、当面の対策としては“日常的に消費しながら備蓄する”というローリングストック法の考え方が有用です。普段使用する特殊食品のストック量を日頃から少し多めに設定して、賞味期限を考えながら計画的に消費していき、いざという時に災害食へ転用すれば、発災後しばらくの間はしのぐことができます。
- ・常温保存可能で、食べ慣れている
- ・エネルギーや栄養素を効率的に補給できる
- ・調理、食事介助、片付けに手間がかからない
- ・衛生的に食べられて、ゴミが少ない
- ・収納、運搬、配膳がしやすい
⑦ 最後に
今回は災害時要配慮者である高齢者の栄養学的な問題点と、災害食に求められるポイントを中心に解説しました。災害時の食に関しては、この他にも備蓄食料の保管・管理や発災後の運搬方法、ライフラインが途絶した中での調理や衛生管理、ゴミの処理等、予め検討しておくべき点が数多くあります。特に給食施設等では、マニュアル作成や食事提供・実食訓練の実施等、日頃から施設全体で取り組むようにしたいものです。

近年、国内外で大規模災害が頻発する中、災害発生直後はもちろんのこと、より中長期的な視点に立った場合の被災者の健康と生活の質をいかに確保するかが問われるようになっています。ここでは、福井赤十字病院の朝田和枝先生に近年注目を集めている災害看護専門看護師の資格の概要と、ご自身の現在までの主な活動についてお聞きしました。
災害看護専門看護師とは?
専門看護師は、公益社団法人日本看護協会による認定資格の一つであり、現在、13の専門看護分野が特定されています。それらのうち「災害看護」は2016年1月に特定された新しい専門看護分野で、2017年に初の認定審査が行われて以降、2019年1月までに日本全国で14名の災害看護専門看護師が誕生しています。
主な活動場所と活動内容
主な活動場所としては、災害拠点病院のほか、行政災害現場(病院・避難所・在宅等)が想定されています。主な活動内容は表の通りです。
- ・全ての災害サイクル(災害発生直後から急性期、慢性期、復旧復興期、静穏期)を対象とし、活動する。
- ・被災地域では、災害の特性を踏まえ、人的・物的資源が制限された状況下で、被災者(救援者を含む)や地域社会の潜在的・顕在的な問題をアセスメントし、メンタルヘルスを含む看護実践を行う。
- ・災害の現場において人間としての尊厳が保たれるように倫理的問題の解決や環境調整を行う。
- ・災害の活動現場における行政・住民組織・団体・他職種・ボランティアなどとの連携・協働・調整を行う。
- ・個人・家族・組織・地域における防災・減災に向けた教育活動を行う。
- ・災害看護に関連した教育・研究活動を通し、災害看護の提供体制を提案する。
活動の実際
2017年末に資格を取得してから1年間で私が災害看護専門看護師として、あるいはボランティアとして携わった主な活動を以下に示します。
- ◆院内活動
災害救護支援室のメンバーとして、災害時対応能力育成研修会の実施等、職員の育成に関わっています。 - ◆院外活動
福井県看護協会の災害看護委員として、災害支援ナース育成研修での講義等を行っています。また、福井県から出前出張の依頼を受けて、県内の病院や障害者支援施設の研修会で講義を行いました。 - ◆個人としてのボランティア活動
2018年春に陸前高田市と気仙沼市での被災者支援イベントに参加したほか、同年夏に発生した西日本豪雨の際には、災害看護支援機構を通じて岡山県に開設された避難所での支援活動を行いました。また、福井大学と地元自治体による防災イベントにもボランティアとして継続的に参加しています。

最後に
“災害看護”といわれても、平常時にはなかなかイメージしづらいかもしれませんが、それを“見える化”するのも災害看護専門看護師の重要な役割の一つです。難しいことではありますが、常日頃から防災や減災に対する意識を高めてもらえるよう、日々活動に取り組んでいます。
制作●株式会社ジェフコーポレーション
〒105-0004 東京都港区新橋5-20-3新橋STビル4F
TEL:03-3578-0303 FAX:03-3578-0304 E-mail:info@jeff.co.jp



